Cómo enfermeras, ¿sabemos hasta qué punto es invasivo y qué consecuencias implica insertar un catéter periférico corto en una vena?
En mayo/junio de 2015, la revista “Journal of Infusion Nursing” dedicó un artículo a los catéteres cortos que dice lo siguiente:
“La inserción de catéteres periféricos cortos, el procedimiento invasivo más común en los hospitales de todo el mundo está relacionado con una variedad de complicaciones y una inaceptable tasa de fracaso de entre el 35% y el 50%, incluso en las mejores manos.
Este fracaso tiene un coste para los pacientes, los profesionales y el sistema sanitario. Aunque se han hecho avances en este ámbito, el análisis de los mecanismos que demuestran una persistente alta tasa de fracaso con catéteres periféricos cortos, deja ver que existen oportunidades de mejora.”
Hoy en día el margen de mejora respecto a este procedimiento sigue siendo importante.
Para poder entender esta problemática es necesario conocer el origen de las incidencias provocadas con el uso del catéter venoso periférico corto. En est post aclaramos este tema con el fin de conocer el campo de utilización de este dispositivo y encontrar una alternativa cuando sus prestaciones son insuficientes para el cuidado del paciente.
Resumen del post:
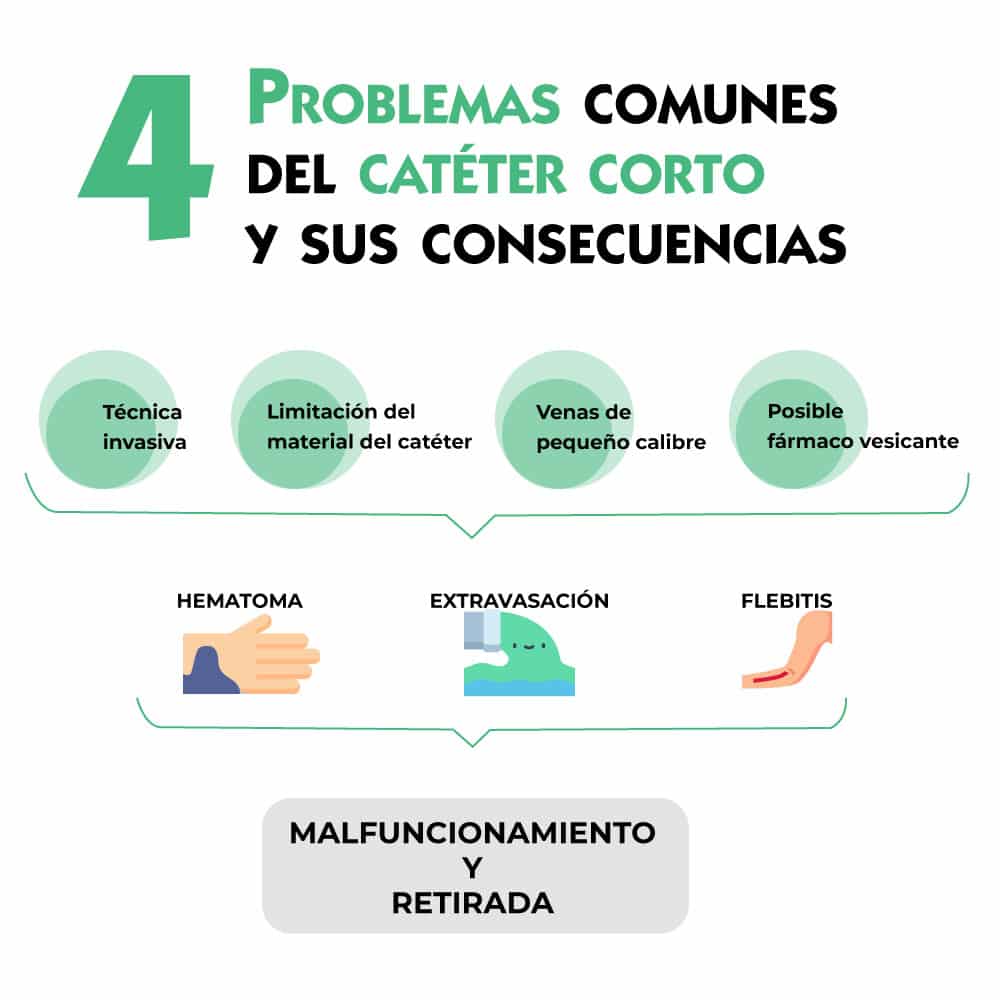
- la técnica de inserción llamada «over the needle» es invasiva y crea muchas veces un daño endotelial que provoca complicaciones inmediatas o tardías como la extravasación, el hematoma entre otros
- al insertarse en una zona distal (mano, antebrazo) alcanza venas de poco flujo que pueden disminuir la velocidad de perfusión del tratamiento o generar un malfuncionamiento del catéter
- el material rígido del catéter (Teflón) puede provocar flebitis mecánica y debilitarse con el paso del tiempo con el contacto de los fármacos
- el uso inapropiado del catéter para pasar fármacos no compatible con la vía periférica (hiperosmolares o con Ph báscio o ácido) puede llevar a la flebitis química y deteroria el capital venoso del niño.
¿Por qué tienen tan malos resultados los catéteres cortos?
1. La técnica de inserción
En esta técnica llamada “over the needle ” (por encima de la aguja), los 4 principales pasos son los siguientes:
A. Punción: reflujo de sangre en el pabellón del catéter
B. Avance del catéter encima de la aguja (la aguja tiene que quedar en la misma posición que en el paso A)
C. Retirada de la aguja
D. Conexión del equipo de perfusión (con la terapia o solución a infundir)

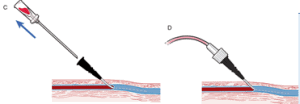
En el paso B o C puede ocurrir que se pierda la vena. Si no se ha empujado lo suficiente el catéter o esta se ha atravesado (transfixión), la punta del catéter se sitúa en una posición inferior o lateral a la vena.
Hay que retirar el catéter e intentar de nuevo en otro punto, otra vena o incluso otro brazo si así lo valora el profesional.
Sin embargo, en ocasiones, por miedo a perder la vía en el primer intento, se sigue buscando la luz de la vena con el mismo catéter, generando movimientos de este, retirando, volviendo a penetrar los tejidos, con más o menos ángulo, cambiando la dirección, etc…
La inserción se convierte en un gesto mucho más invasivo. Al lesionar la propia vena y los tejidos adyacentes, se aumenta el riesgo de complicaciones tempranas (hematoma, extravasación) y como consecuencia, el riesgo de malfuncionamiento y/o la retirada precoz del catéter.
2. Material del catéter
Los catéteres periféricos cortos estándar están hechos de un plástico rígido y su biocompatibilidad es limitada por lo que superar o incluso alcanzar un uso de 3 a 6 días es difícil. Los materiales de los que están hechos, como el Teflón y el Polietileno, facilitan la inserción por ser rígidos, pero pueden provocan flebitis (mecánica).
Por otra parte, los fármacos les debilitan con el tiempo debido a una resistencia química reducida.

3. El calibre de venas
Al ser un catéter de una longitud reducida y al introducirse en el antebrazo, su punta se va a localizar en una vena de pequeño calibre. Una vena periférica tiene un flujo muy reducido comparando con una vena profunda como es la basílica o la cefálica (250ml/min). Este es un ejemplo de la vena cubital en su tramo distal:
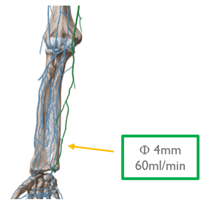
Al tener un flujo limitado, la velocidad a la que se infunden los fármacos no es la adecuada y la vena puede no dar abasto. Si además el catéter ocupa más de un tercio de la luz de la vena, dificulta aún más su rendimiento porque se expone a un riesgo más alto de lesiones y flebitis.
4. El tipo de fármacos
Las guías sobre accesos vasculares dicen que a través de una vía periférica solo se tienen que infundir terapias con:
– Un pH entre 5 y 9
– Una osmolaridad por debajo de 600 mOsm/L
Es vital conocer estas 2 características en la medicación que se vaya a administrar antes de canalizar la vía al paciente para poder evitar el deterioro del capital venoso debido a fármacos vesicantes (flebitis química).
Recomendaciones
La rigidez, la baja biocompatibilidad de su material, así como la técnica de inserción, hacen que el catéter periférico corto pueda dar problemas con el tiempo. Por ello, hay que racionalizar su uso, conociendo los pros y contras para asegurar una manipulación correcta. Como en todos los cuidados, la formación tiene un papel fundamental.
Las claves son:
– Usar este tipo de vía para terapias que no superen los seis días
– No infundir medicación vesicante: la osmolaridad tiene que ser <600mOsm/L y el pH entre 5 y 9
– Hacer una valoración del capital venoso del paciente: usar solo si existen tres o más sitios adecuados para la punción
– Establecer protocolos estrictos de colocación y mantenimiento de la vía para homogeneizar la práctica y reducir al máximo las complicaciones
– Tener en cuenta si el paciente va a estar ingresado o va a volver a su casa
– Valorar otras opciones en caso de terapia prolongada.
Bibliografía
- Robert Helm et.al, Accepted but Unacceptable: Peripheral IV Catheter Failure, Journal of Infusion Nursing, vol. 38, nº3 – 2015
- Eric F. Reichman, General principles of intravenous access, Emergency medicine procedures, chapter 47, second edition – 2013
- Murayama et.al, Removal of Peripheral Intravenous Catheters Due to Catheter Failures Among Adult Patients, Journal of Infusion Nursing, Volume 40, Issue 4, p 224–231 – July/August 2017
- Lynn Hadaway, Short Peripheral Intravenous Catheters and Infections, Journal of Infusion Nursing, Volume 35, Issue 4 – p 230–240 – July/August 2012
- Mihala et.al, Phlebitis Signs and Symptoms With Peripheral Intravenous Catheters: Incidence and Correlation Study, Journal of Infusion Nursing, Volume 41, Issue 4, p 260–263 – July/August 2018
- Web Flebitis zero – consulta en marzo de 2021
- Hit That Vein – Tips and Techniques for Inserting an IV Cannula, web ausmed – consulta en mayo de 2019





Muy interesante ..
Y totalmente deacuerdo..Según nuestra experiencia concuerda con lo expuesto
Para que tener más puertas de entradas ..Más riesgos de complicaciones si no son necesarias ..
En ocasiones me he encontrado con gente que por norma dice ..dos luces .por si acaso …Se ha de cambiar esto ..No es por si acaso es QUE NECESITO
Felicitaciones por lo expuesto ..
Excelente exponenciq muy bien explicada
Muchas gracias por tu comentario Erika.
Muy importante el uso del nuevo material, de acuerdo a sus características y beneficios estoy de acuerdo ya que beneficia mucho a nuestros pacientes en las UCI.
Eco midline) hasta durante 10 días diluyendo 1gr en 250 y pasando en 2h y no se ha presentado ningun problema, si bien me costa que hay compañeros que no han tenido la misma suerte ..
Por tanto mucha cautela
El Midline nosotros lo utilizamos mucho en tratamientos extrahospitalarios de 15 hasta 45 dias ..osteomielitis..endocarditis ….con resultados y satisfacion muy buena tanto en pacientes como en profesionales
Nuevamente felicitaciones
Eco midline) hasta durante 10 días diluyendo 1gr en 250 y pasando en 2h y no se ha presentado ningun problema, si bien me costa que hay compañeros que no han tenido la misma suerte ..
Por tanto mucha cautela .la experiencia nuestra con Midline es muy satisfactoria ..después de más de 2000 catéteres podemos decir que las complicaciones son mínimas, mayoritariamente se utilizan, de forma extra hospitalaria,en tratamiento de osteomielitis, endocarditis ….y, de forma intra-hospitalaria, en pacientes DIVA (acceso venosos dificultoso) con tratamiento se más de 7 días.
En tratamiento con vancomicina de incluso más de 10 días, administrando 1gr diluido en 250 y a pasar en 2h, sin presentar ninguna complicación…si bien las guias foros de expertos …indican su administración ví central Nuevamente felicitaciones
Genial entrada! muy clara y con muchas indicaciones para que las diferencias sean muy evidentes. Yo he usado los mini-midline de Vygon con Seldinger en mi hospital!
Me gusta mucho , esta muy claro explicado. Cuando nos viene los estudiantes al hospital es dificil compartir nuestros conocimientos y este tema es uno de los más recurrentes
¡Muchas gracias por tu comentario Vicky!
Nos alegra saber que nuestros contenidos pueden ser de utilidad para los profesionales y estudiantes.
Me gustó su ponencia
Mi consulta va relacionada con el catéter vascular corto, ¿Está indicado poner tapón antirreflujo justo después del catéter y después poner una alargadera y en la alargadera poner más tapones antirreflujo?, ¿Dónde puedo conseguir bibliografía al respecto? o si es al contrario, ¿mejor no poner tapón antirreflujo y poner directamente la alargadera?
Muchas gracias!
Catéter periférico corto
Hola Gloria,
Si se usa una alargadera a un catéter corto periférico no es necesario ponerle un conector antes de conectar la alargadera ya que esta se considerará como prolongador del catéter. Es importante poner en este caso el conector en la alargadera para poder después conectar las perfusiones o las jeringas.
No es necesario poner un conector antirreflujo en un catéter periférico (esta categoría de conector se usa con los PICCs) pero se puede usar un conector de seguridad estándar que sea de desplazamiento neutro, que son los recomendados por las guías. Es muy importante cumplir con los protocolos de limpieza y de desconexión del conector para evitar las contaminaciones que se pueden generan con una desinfección inadecuada o ausente.
Podrás encontrar literatura sobre conectores en nuestros artículos sobre el tema, sin embargo no abarcamos de momento los catéteres cortos:
– https://campusvygon.com/es/conectores-sin-aguja-antonio-verduo/
– https://campusvygon.com/es/evitar-reflujo-de-sangre-en-picc/
– https://campusvygon.com/es/oclusion-victoria-armenteros/
Esperamos que sea de ayuda.
Muy util la informacion
Muy interesante, muy bien explicado y muy ameno. Gracias
Muchas gracias por tu comentario.
Muy interesante ya que esto causaría alto beneficio al paciente evitando las múltiples venopunciones y las infecciones que pueden ser consecuencia del proceso invasivo.
Gracias por tu comentario María.
Es muy importante estar a la vanguardia en cuanto a la adquisición de conocimientos que podrían ayudar al paciente a una mejor instancia hospitalaria, evitando agregarle más daño del que ya presenta.
muy intresante
Muy interesante.gracias
Muy interesante,muchas gracias
gracias, esta muy bien explicado.
Exelente artículo, gracias muy bien explicado
excelente es necesario conocer sobre todo el tiempo de tratamiento del paciente y el posible farmaco vesicante para tomar decisiones del cateter que utilizaremos
gracias muy entendible
Hola, me siento muy entusiasmada con este producto, ya que en la institución donde trabajo desde el 2020 se creo la unidad de acceso vascular periférico y a pesar de que tratamos de cumplir con todas las técnicas conocidas para evitar flebitis y otras complicaciones de la cateterización, se siguen presentando complicaciones. tenemos estadísticas donde demostramos que aparte de la lesión ya conocida en la vena como es la flebitis se presentan otras complicaciones como trasvasacion, hematomas, equimosis que afectan la integridad de la piel.
también para la atención domiciliaria me parece una de las mejores alternativas para el tratamiento de pacientes convalecientes, con patologías crónicas, con cuidados paliativos.
Excelente artículo. Importante anotar el día de inserción del cateter.
El catéter corto con teflon nos han indicado que tiene 10 días de duración si se conserva o se da mantenimiento. Es cierto ?
Hola Ana,
El teflón es conocido por ser un material especialmente rígido y comparado con otro material como el PUR tiene más riesgo de complicación.
Las recomendaciones sobre acceso vascular indican que para terapias de más de 6 días es necesario contemplar el uso del catéter midline si el fármaco es compatible con la vía periférica.
Por otra parte es importante considerar otros factores que hacen que el catéter corto periférico no puede exceder 6 días de duración, como lo comentamos en el artículo (calibre de las venas alcanzadas y técnica de punción).
Gracias por el interés.
Me parece interesante agotar recursos y técnica para la colocación de un catéter periférico
Mucha razón
Me pareció muy bien todo lo mencionado
ES IMPORTANTE EL USO ADECUADO DEL CATÉTER PERIFERICO CORTO PARA QUE LA TERAPIA DE INFUSIÓN SEA ADECUADA, SE DEBE DE VALORAR EL CAPITAL VENOSO DEL PACIENTE,, LOS DIÁS DE LA TERAPIA DE INFUSIÓN QUE NO SEAN MÁS DE 6 DÍAS DE TRATAMIENTO, EL CUIDADO Y MANTENIMIENTO QUE SEAN LOS ADECUADOS.
Excelente artículo
Muchas gracias por la información que es de gran utilidad
Super, muchas gracias
BUEN CURSO
BUEN CURSO, CON BUENOS TEMAS
BUEN CURSO , BUEN TEMA
BUENOS TEMAS