El doctor José Antonio Reinaldo es Director del Área integrada de Gestión de Anestesiología y Reanimación en Hospital Costa del Sol.
1. En un servicio como el suyo, ¿cuántos procedimientos pueden llevarse a cabo a lo largo de un día en los que haya que conectar varios dispositivos para infiltrar drogas u otros líquidos?
La cantidad de procedimientos depende mucho de la magnitud del hospital. En uno como el nuestro en el que se realizan 20.000 intervenciones al año, divididas en 365 días, pues estaríamos hablando de una media de 55 procedimientos. Sin embargo, es difícil cuantificarlo porque estos procedimientos no se llevan a cabo únicamente en el quirófano, sino también en hospitalización. Se realizan múltiples utilizaciones de dispositivos para infusión tanto vía intravenosa como epidural y durante varios días tanto en el contexto de quirófano como en otras ubicaciones del hospital.
No solo en anestesia, sino también en hospital de día o tratamientos oncológicos. Es difícil de cuantificar, pero podríamos decir que prácticamente todos los pacientes ingresados en el hospital tienen una vía intravenosa colocada y muchos de ellos reciben tratamientos a través de la misma. Al margen de otras utilizaciones como alimentación enteral o parenteral, infusiones epidurales, analgésicos…
Prácticamente todos los pacientes ingresados en el hospital tienen una vía intravenosa colocada y muchos de ellos reciben tratamientos a través de la misma.
2. Al ser tan diversos los procedimientos, ¿también lo son los profesionales sanitarios que los llevan a cabo? Médicos de diferentes especialidades, enfermeros…
Por supuesto, porque en gran parte de los procedimientos de infusión, por ejemplo, en el ámbito del dolor o en hospitalización, los profesionales de enfermería son los que ejecutan la infusión. El médico la pauta y ellos lo ejecutan, bajo la prescripción médica.
Sin embargo, en el ámbito quirúrgico somos los médicos los que pautamos y ejecutamos las infusiones. Pero una vez que el paciente está en Reanimación o Cuidados Intensivos, es el personal de enfermería el que lleva a cabo la administración de fármacos.
3. ¿Cuántas infiltraciones diferentes se hacen utilizando conexiones iguales hoy en día en un servicio de anestesia?
Siempre que nosotros realizamos, por ejemplo, infiltraciones epidurales o de nervios periféricos, por seguridad los pacientes también tienen una vía intravenosa. Quizás no estamos administrando ninguna medicación, pero es frecuente que si administramos una epidural, también administremos un fármaco sedante ansiolítico para ejecutar el procedimiento.
Es muy difícil cuantificar, pero lo que sí es cierto es que siempre que los pacientes reciben una infiltración, llevan también una vía intravenosa, aunque no se vaya a utilizar.
4. El principal riesgo de error de conexión en estos procedimientos, ¿es la confusión entre una vía epidural e intravenosa?
Puede darse, de hecho, a veces se da.
5. ¿Cuáles son los riesgos de los conectores universales o Luer en aplicaciones neuraxiales? ¿Cuál es riesgo para el paciente de una conexión errónea en epidural?
Los riesgos son los asociados a la equivocación en la administración de medicamentos por vía inadecuada. Muchas veces, cuando ejerces los controles de seguridad y los check lists adecuados, no se producen. No obstante, siempre existe el riesgo que no siempre se acaba concretando en una complicación. Pero evidentemente, siempre que tienes dos vías, o una medicación que no esté bien etiquetada, se puede producir un error y este derivar en un efecto adverso. La mayoría quedan en potenciales efectos adversos, ya que son detectados a tiempo porque existe una cultura de seguridad en los hospitales españoles.
Pero para que te hagas una idea de la magnitud, en cuanto a las intervenciones realizadas, nosotros durante el primer semestre de 2019 hemos realizado, de forma programada, unas 4.000 intervenciones. Muchas son técnicas epidurales asociadas a sedación; generales asociadas a una técnica intradural; anestesias locales en las que se administra sedación por una vía intravenosa; técnicas plexuales o tronculares que se asocian con anestesia regional y al mismo tiempo con sedación intravenosa… Además, hay que añadir que hemos realizado, 1.324 intervenciones urgentes. Y hablo únicamente del ámbito quirúrgico.
El acto no es único, después de la intervención, cada paciente puede recibir varias infiltraciones diarias ya sea en Reanimación, Cuidados Intensivos o en hospitalización. Con frecuencia el paciente porta un catéter epidural y una vía intravenosa, y en ocasiones, tras una prescripción hemos detectado que esa administración se ha producido en el lugar inadecuado porque el personal que ha llevado a cabo la administración de la medicación no ha identificado la vía correctamente. Existe un riesgo asociado a la infiltración de medicación por vía errónea, intoxicaciones… Los efectos adversos dependerán de la medicación administrada.
Nosotros durante el primer semestre de 2019 hemos realizado, de forma programada, unas 4.000 intervenciones.[…] Además, hay que añadir que hemos realizado, 1.324 intervenciones urgentes. Y hablo únicamente del ámbito quirúrgico.
6. ¿Qué protocolos de seguridad existen actualmente para las infiltraciones epidurales?
El más frecuentemente utilizado en el ámbito quirúrgico es la utilización del color amarillo, la utilización de etiquetas y algo que es fundamental, el check list de seguridad, que lo ejecutemos antes de llevar a cabo el procedimiento, que preparemos la medicación de forma adecuada conforme a un protocolo de seguridad y que la medicación esté adecuadamente identificada.
Existe un check list general pero para cada tipo de procedimiento existen check lists específicos. Por ejemplo, en el caso de la una administración epidural, en el kit tenemos sus etiquetas y colores para su identificación. Del mismo modo sucede con los fármacos, que tienen etiquetas de identificación en las jeringas.
Es cierto que a veces nos saltamos los protocolos porque hay una urgencia o porque pensamos que ya los conocemos suficientemente al estar acostumbrados a hacerlo y ejecutamos tareas automáticas sin fijarnos demasiado, por ello hay que incidir mucho en la cultura de la seguridad de todos los profesionales.
Los errores de medicación son los más frecuentes en los hospitales. Por ejemplo, esta mañana me han presentado una jeringa precargada de“Sugammadex” en un sobre del que se había desprendido la pegatina y ponía “heparina”. Aunque la jeringa en el interior del sobre estaba correctamente identificada. Esto a veces pasa, sobre todo cuando se precarga la medicación o cuando los envases de dos medicamentos son muy parecidos y podemos coger por error uno parecido.
más frecuentemente utilizadas en el ámbito quirúrgico son: la utilización del color amarillo, la utilización de etiquetas y algo que es fundamental, el check list de seguridad.
7. ¿Hay motivos para alarmarse sobre cómo se llevan a cabo las infiltraciones hoy en día? ¿Hay que avanzar todavía para garantizar la seguridad del paciente?
Siempre es necesario avanzar en las propuestas de seguridad para el paciente porque siempre existe la posibilidad de un error humano. Eso es inevitable.
Por ejemplo, hay fármacos que cargamos nosotros, otros que nos vienen precargados desde farmacia y a veces cometemos errores. Es distinto cuando los prepara farmacia que cuando la industria nos facilita la jeringa precargada. Ahí el factor humano entra menos en juego, pero cuando eres tú quien la carga, quién tiene que poner una etiqueta, etc. hay más posibilidades de error.
Es distinto que yo cargue el anestésico local para una epidural a que me lo carguen en farmacia y envíen ya jeringa precargada.
Siempre es necesario avanzar en las propuestas de seguridad para el paciente porque siempre existe la posibilidad de un error humano. Eso es inevitable.
8. ¿Conoce la nueva normativa ISO 80369-6, que regula las conexiones neuraxiales? ¿Cree que su aplicación va a mejorar la seguridad del paciente? ¿Qué cree que aportarían estas nuevas conexiones?
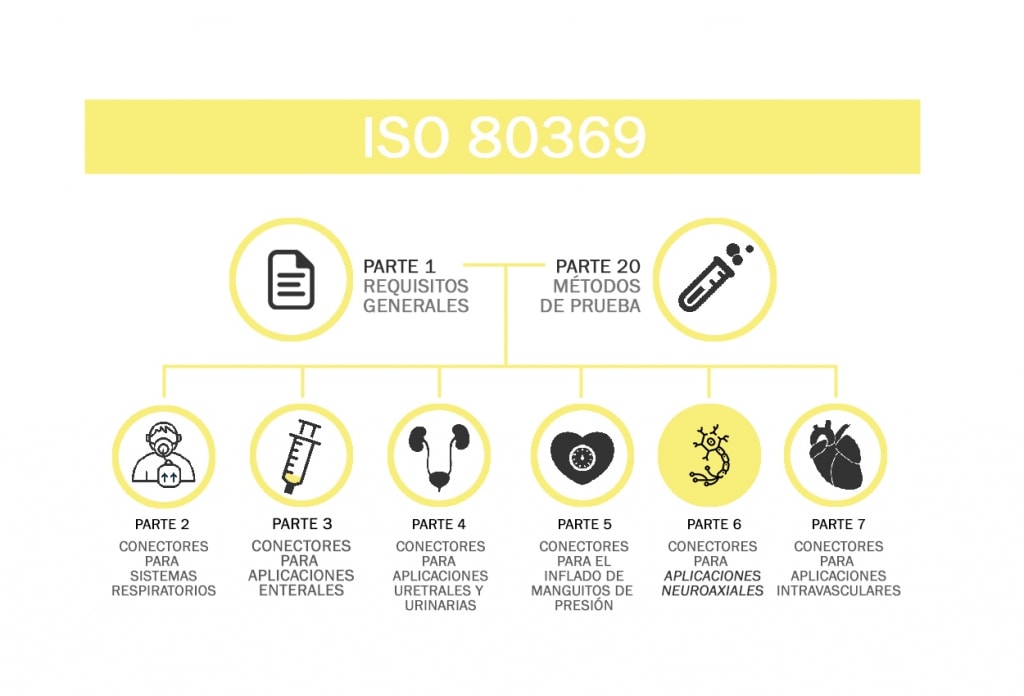
Avanzar en este tipo de normativas siempre es positivo. Que no sean compatibles las conexiones y garantizar que solo puedas administrar medicación específica para ser administrada en ese tipo de vía siempre es positivo. Eso es algo que se está haciendo desde hace dos años en el Reino Unido y tras un periodo de transición ya está totalmente implantado. Sin duda, va a disminuir la posibilidad de los errores humanos.
Si vas a administrar medicación epidural, que solo es compatible con un tipo de jeringa indicada para ello, no la vas a poder administrar por vía intravenosa y viceversa porque van a ser incompatibles y de este modo van a disminuir los errores. Es fundamental.
Que no sean compatibles las conexiones y garantizar que solo puedas administrar medicación específica para ser administrada en ese tipo de vía siempre es positivo. […]Sin duda, va a disminuir la posibilidad de los errores humanos.
Va a suponer un avance importante, pero se va a necesitar un periodo de transición, tal y como sucedió en el Reino Unido. Y en ese periodo se tendrá que hacer énfasis en la cultura de seguridad y en las ventajas que va a suponer en cuanto a seguridad para los pacientes y los profesionales. Porque esta nueva normativa dará también seguridad a los profesionales, que van a ver disminuidos sus errores, y muchas veces los errores médicos pueden llegar a tener repercusiones legales. Por tanto, repercute también en una mayor seguridad para los profesionales que estarán trabajando con los medios adecuados.
Evidentemente hay que trabajar mucho el aspecto de la seguridad e involucrar a los diferentes actores, que son muchos, no únicamente los médicos anestesiólogos. Los médicos prescribimos, pero quien administra la medicación es el personal de enfermería. Por tanto, el entrenamiento debe ser para todos: médicos, profesional de enfermería, los servicios de farmacia hospitalaria… Todos en el hospital deben ser muy conscientes de la importancia de esto y no trivializar la administración de fármacos por el hecho de que los problemas que surgen son infrecuentes.
repercute también en una mayor seguridad para los profesionales que estarán trabajando con los medios adecuados.
9. ¿Cree que la comunidad médica está concienciada de la necesidad de ofrecer más seguridad a los distintos procedimientos sanitarios? ¿Existe esa cultura de la seguridad de la que hablamos? ¿Por qué?
En el ámbito medico existe la cultura de seguridad en el marco teórico, en el ámbito practico hay que trabajarla y afianzarla un poco más. La cultura de seguridad existe porque se valora positivamente la necesidad de trabajar minimizando los riesgos. Todos entendemos y vemos fundamental la minimización de riesgos, pero a veces los trivializamos. Aunque existen protocolos de seguridad, automatizamos nuestro trabajo y nuestros procesos y de esta automatización surge una falta de atención. Por ello, estos mecanismos barrera que van a impedir el error son tan importantes.
Las prisas no son buenas consejeras y en nuestro sector son constantes. A veces te llevan a saltarte el protocolo de seguridad porque se trata de una urgencia, pero con esta incompatibilidad de conexiones el error se subsana antes incluso de cometerse.
Ahora bien, si hemos cargado esa jeringa con un medicamento equivocado, esta ISO no soluciona el problema, porque la conexión sería de seguridad, pero nos habríamos equivocado en el fármaco. Esto se soluciona involucrando a los servicios de farmacia que precargan los medicamentos o con la medicación precargada que fabrica la industria farmacéutica. Para esto también tenemos que adaptar nuestros protocolos porque lo que viene precargado puede ser tener una dilución diferente a la que estamos acostumbrados a realizar.
10. ¿Cómo cree que va a afectar en los hospitales la adaptación de la ISO 80369-6? ¿Qué servicios van a tener que colaborar entre ellos? ¿Qué va a cambiar en el trabajo de los profesionales? ¿Y en los pacientes?
Trabajamos en equipo y en diferentes grupos, uno prescribe y otro administra. El transfer de información es fundamental. Qué vía tiene el paciente, dónde está, qué se ha administrado, qué esta prescrito… La comunicación es fundamental siempre que se trabaja en equipo y en diferentes turnos, por lo que se tiene que hacer hincapié en este aspecto. Están involucrados farmacia en la preparación, quien prescribe, quien identifica las vías de administración y quien administra la medicación, que puede estar muy lejano en el tiempo. Los anestesiólogos colocamos por ejemplo un catéter en el quirófano y el paciente puede estar recibiendo medicación durante varios días a través de ese catéter.
La comunicación es fundamental siempre que se trabaja en equipo y en diferentes turnos.
Creo que hace falta un periodo de adaptación, pero antes un periodo de divulgación en el que todos conozcan la norma ISO 80369-6, porque existe un gran desconocimiento sobre el tema. Muchas veces la información que tenemos los médicos viene de la propia industria, porque está involucrada en la fabricación y homologación de los productos. Al introducir cambios, se ha de exigir información, comunicación y formación de los profesionales de los nuevos protocolos.
- CLAVES PARA REALIZAR UN BUEN BLOQUEO INTERESCALÉNICO DEL PLEXO BRAQUIAL
- GUÍAS PARA LA ANESTESIA REGIONAL EN TIEMPOS DE COVID-19 SEGÚN ESRA Y ASRA
- VENTAJAS Y DESVENTAJAS DE LOS DISTINTOS TIPOS DE ANESTESIA REGIONAL
- ¿QUÉ ES LA ISO 80369-6 Y EN QUÉ AFECTA A LA ANESTESIA REGIONAL?
- EL FUTURO DE LA ANESTESIA LOCORREGIONAL. TÉCNICAS GUIADAS: ECOGRAFIA VS NEUROESTIMULACIÓN
- EL FUTURO DE LA ANESTESIA LOCORREGIONAL II. ABORDAJE INTEGRAL DEL DOLOR CRÓNICO
- EL FUTURO DE LA ANESTESIA REGIONAL III. LA NORMA ISO 80369-6 O NRFIT Y SUS IMPLICACIONES
- COMPARATIVA ENTRE LAS AGUJAS ESPINALES MÁS UTILIZADAS: CAPACIDAD DE DEFORMAR Y RESISTIR LA DEFORMACIÓN
- EL DOCTOR REINALDO SOBRE LA ISO 80369-6: “ESTOS MECANISMOS BARRERA LIMITARÁN EL ERROR HUMANO”
- NRFIT CASO 0: UNA SERIE DE CATASTRÓFICAS DESDICHAS QUE NO SE REPETIRÁ
- ENTREVISTA AL DR. CARLOS SALAZAR SOBRE CONTROL DEL DOLOR POSTOPERATORIO EN CIRUGÍA DE MAMA
- HABLAMOS CON LA DRA. ALMUDENA FERNÁNDEZ-BRAVO SOBRE EL TRATAMIENTO INTEGRAL DE LOS PACIENTES CON DOLOR
- ENTREVISTAMOS AL DR. CARLOS TORNERO TORNERO, VICEPRESIDENTE SECCIÓN ANESTESIA REGIONAL SEDAR
Si quieres saber más acerca de ISO 80369-6 y sus implicaciones en los servicios de anestesia y en los hospitales en general, rellena el formulario con tus datos y dudas e intentaremos ayudarte a resolverlas.
Tranquil@, esto NO es una lista de SPAM. SOLO utilizaremos tus datos para responder a las preguntas que nos hagas.
Más información



0 comentarios
Trackbacks/Pingbacks